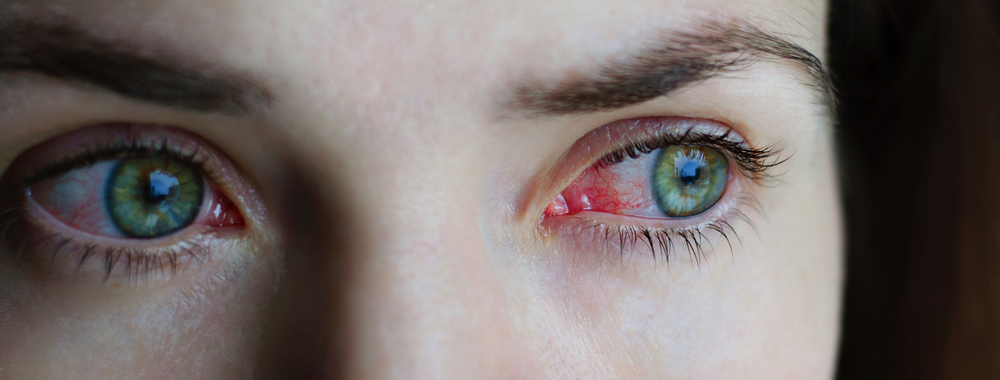
La conjuntivitis es la inflamación de la conjuntiva, membrana mucosa que recubre el interior de los párpados, y que se propaga a la parte anterior del globo ocular hasta llegar a la córnea. Presenta unas manifestaciones comunes (enrojecimiento, lagrimeo) y otras según su causa (legañas matinales en las infecciosas, ganglios aumentados en las víricas, picor en las alérgicas, etc.), con una duración de 1 a 3 semanas.
Infecciosas
Pueden ser bacterianas o víricas.
Alérgicas e irritativas
Conjuntivitis por cuerpo extraño y traumática
La conjuntivitis por cuerpo extraño se puede producir debido a la entrada de un elemento externo en el ojo, como puede ser polvo, arenilla, etc. Los arañazos y traumatismos en la conjuntiva también pueden conducir a su infección.
Por otro lado, un uso inadecuado de las lentes de contacto o lentillas, o la falta de desinfección de las mismas, también puede ocasionar la incubación de microbios y puede derivar en una conjuntivitis.

La visión doble o diplopía es un síntoma bastante llamativo que puede estar provocado por varias causas de naturalezas muy distintas.
La superposición de las imágenes en la visión doble puede producirse de manera horizontal, vertical u oblicua.
Puede ser binocular, es decir que desaparezca al cerrar uno de los dos ojos, o monocular, es decir, que persista al cerrar un ojo de manera alterna.
La diplopía es una alteración visual que consiste en la percepción de visión doble. Por eso, el paciente suele acudir a la consulta diciendo que “ve doble”. Dicha visión doble puede ser:
Los pacientes que sufren diplopía, se quejan de haber experimentado en algún momento un episodio de visión doble de forma puntual o continua en el tiempo.
La diplopía puede dividirse en:
Diplopía monocular.La visión doble persiste a pesar de cerrar un ojo de forma alterna.
Diplopía binocular. La visión doble desaparece al cerrar un ojo y siempre la causa se debe a una desalineación ocular.
La diplopía o visión doble se puede presentar en cualquier momento de la vida. Los niños pueden padecer patologías que produzcan visión doble, o incluso en el caso del estrabismo, cuando se está instaurando, en momentos agudos si se produce una descompensación de manera muy rápida, se pueden dar episodios de visión doble. Sin embargo, las desviaciones provocadas por estrabismos, en especial en edad infantil, con el paso del tiempo el cerebro tiende a compensarlas, y la visión doble no se establece. Si hay desviación desde la infancia, cuando se llega a la edad adulta, no suelen presentar visión doble.
Solo se suele recurrir a una intervención quirúrgica para corregir la diplopía o visión doble cuando la patología o la diplopía en sí no se puede tratar con una corrección prismática.
Los prismas son unos cristales que se aplican en las gafas y ayudan a desplazar la imagen que produce la visión doble.
Cuando no se puede utilizar este recurso debido a que la desviación es muy grande o a que el paciente no se adapta al prisma, ya sea por el grado de desviación o por temas estéticos, es posible llevar a cabo la administración de toxina botulínica y/o cirugía dependiendo de cada paciente y su patología.
La cirugía que se practica, se realiza cuando hay una desalineación de los ojos, por lo que es la cirugía con la que se trata el estrabismo que consiste en la movilización de los músculos teniendo como objetivo devolver la alineación ocular. Es una cirugía ambulatoria que no requiere ingreso y el paciente, en la mayoría de los casos, vuelve a casa el mismo día de la cirugía. El procedimiento se efectúa bajo los efectos de una anestesia local tópica y con algún tipo de sedación. En algunos pacientes, en casos muy concretos, se puede realizar bajo los efectos de la anestesia general.
Después de una intervención quirúrgica de estrabismo, el tiempo de recuperación es relativamente rápido. Habitualmente, los pacientes pueden retomar su vida habitual (trabajo, estudios) en la primera semana del postoperatorio.
Hay ciertas molestias que el paciente puede presentar, como una sensación de cuerpo extraño, o algo que roza dentro del ojo, pero evoluciona favorablemente y en pocas semanas desaparece por completo.
Sí que se recomienda a los pacientes no ir a la piscina o a la playa, y evitar los deportes de contacto durante los primeros 10-20 días aproximadamente.

El significado es el siguiente: un defecto refractivo en el cual el punto focal se forma detrás de la retina, lo normal es que se formase sobre la misma retina. Es decir, la imagen de un objeto se formara en la parte posterior de la retina, generando una borrosidad mas o menos importante según el valor de la hipermetropía, pero en ningún caso podría llegar a provocar ceguera.
La hipermetropía puede producirse a cualquier edad, puede aparecer siendo niños o manifestarse en edad adulta. Si la hipermetropía se da en niños es importante realizar exámenes regulares para evitar que pueda provocar problemas mayores, sobre todo cuando la hipermetropía se combina con estrabismo que podría derivar en ambliopía o con astigmatismo lo que podría amplificar la visión borrosa.
La hipermetropía no se puede evitar ni prevenir, es un problema fisiológico y por tanto no hay remedios para evitar que aparezca.
Si usted quiere saber si sufre hipermetropía sepa que el síntoma más común en una persona con hipermetropía es que tiene dificultades para enfocar correctamente los objetos, lo que se traduce por una visión borrosa. En visión de cerca los síntomas de una hipermetropía no corregida pueden ser: fatiga ocular, ojos rojos o dolor de cabeza.
La hipermetropía se corrige con lentes convergentes. Para su corrección se pueden usar: gafas graduadas, lentillas o lentes de contacto e incluso la cirugía refractiva, aunque esta última en el caso de los hipermétropes esta menos extendida que las operaciones de miopía. No existen otros tipos de tratamientos alternativos, cómo por ejemplo el uso de gotas para corregir la hipermetropía o tratamiento homeopáticos.
Visite a su oftalmólogo para que le de todos los detalles sobre este problema visual y le aconseje la mejor corrección visual posible para su caso. Nada puede sustituir su experiencia, proximidad y consejo, algo que los sitios de venta de gafas o lentillas online nunca podrán aportarle.
El estrabismo es la falta de alineamiento de los ejes visuales, es decir, cuando un ojo se encuentra desviado con respecto al otro. Muchas son las causas por las que puede aparecer un estrabismo, sobre todo en los primeros años de vida (hasta los 9-10 años), cuando nuestro sistema visual se desarrolla:
Los movimientos oculares están controlados por seis músculos: dos mueven cada ojo hacia la derecha y a la izquierda, y los otros cuatro lo mueven hacia arriba, abajo y lo giran. Para que ambos ojos estén alineados fijando en el mismo punto, los doce músculos deben estar balanceados, trabajando en consonancia los de un lado con los del otro. Cuando este “equilibrio” se pierde se manifiesta un desalineamiento o estrabismo.
Llamamos ojo vago o ambliope a un ojo sano que tiene una agudeza visual disminuida incluso con la mejor corrección refractiva. En niños, podemos decir que la principal alteración visual es la ambliopía, y en su mayor parte es provocada por la existencia previa de un estrabismo.
Las ambliopías se pueden clasificar según la causa, encontrando ambliopías estrábicas, anisometrópicas (por diferencia de graduación entre un ojo y otro) y/o por deprivación.
El desencadenante en los casos de ambliopías anisometrópicas e isometrópicas es la presencia de imágenes retinianas borrosas debido al error refractivo. Pero en el caso de anisometropías, se producen imágenes retinianas desiguales entre los dos ojos. En los estrabismos, se reciben las imágenes en zonas distintas de la retina/fóvea por la desviación de un ojo con respecto al punto de fijación. En las ambliopías por deprivación se produce una falta de estimulación como puede ocurrir en los casos de caída palpebral o catarata congénita.
La disminución de la agudeza visual en anisométropes está directamente relacionada con la cuantía del error refractivo, y cuanto mayor sea la graduación menor será la agudeza visual. Es importante mencionar que se necesita mayor error refractivo para producir una ambliopía en un miope que en un hipermétrope. En los estrabismos, la agudeza visual es independiente del ángulo de desviación.
El tratamiento más efectivo será aquel que no únicamente trate la disminución de la agudeza visual, sino las demás alteraciones presentes. El primer paso será corregir al máximo el error refractivo. Con esto obtendremos una imagen retiniana nítida que ayude a la estimulación de la fusión. Si la rivalidad entre el “ojo bueno” y el ojo vago es tal que siempre predomina la fijación del “ojo bueno”, se pueden añadir tratamientos como oclusión con parche y/o terapia visual.

El astigmatismo es un defecto en la curvatura de la córnea (la estructura en forma de cúpula transparente que cubre el iris y la pupila del ojo) o en la forma del cristalino del ojo.
Normalmente, la córnea y el cristalino del ojo son regulares y están curvados de la misma forma en todas las direcciones, lo que ayuda a enfocar nítidamente la luz en la retina, situada en el fondo del ojo. Sin embargo, si la córnea o el cristalino no son lisos o no tienen una curvatura regular, los rayos de luz no se refractan correctamente, lo que da lugar a lo que se conoce como un problema de refracción.
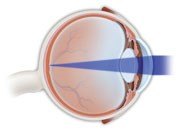
En un ojo normal, la córnea y el cristalino enfocan la luz en la retina.
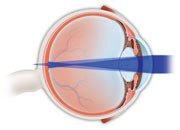
En un ojo astigmático las imágenes se enfocan o bien delante o bien detrás de la retina, lo que hace que las imágenes parezcan borrosas.
Cuando la córnea tiene una forma irregular, se produce un astigmatismo corneal, que es el más frecuente.
Sin embargo, también puede ser el cristalino el que esté deformado, dando lugar a lo que se conoce como astigmatismo lenticular. Debido a ambos, la visión de los objetos cercanos y lejanos parece borrosa o distorsionada.
Astigmatismo compuesto
Algunas personas nacen con este defecto. De hecho, la mayoría tienen cierto grado de astigmatismo que puede combinarse con otros defectos de refracción, como la miopía o la hipermetropía.
Los adultos con un grado elevado de astigmatismo pueden darse cuenta de que su visión no es la adecuada por padecer visión borrosa o distorsionada, fatiga visual, dolor de cabeza, necesidad de entornar los ojos para enfocar mejor u otras molestias visuales que, aunque no necesariamente indican la presencia de este defecto de refracción, sí que indican la necesidad de acudir al oftalmólogo para una revisión.
En el caso de los niños, es posible que no se den cuenta de que sufren este defecto refractivo, y puede que no se quejen de visión borrosa o distorsionada. Sin embargo, si no se corrige, puede afectar el rendimiento escolar del niño o niña. Por eso es esencial visitar al oftalmólogo.
Normalmente, las graduaciones bajas y medias pueden corregirse mediante el uso de gafas o lentes de contacto (rígidas o tóricas blandas). En casos de graduaciones más elevadas, las gafas o las lentes de contacto rígidas suelen ser más apropiadas, aunque hay que analizar cada caso en concreto.
Por otro lado, para algunas personas con este defecto refractivo, distintas técnicas quirúrgicas pueden ser una opción para corregir la visión.

Una operación de los párpados consiste básicamente en extirpar la piel y la grasa que sobra, restaurando al mismo tiempo la tensión adecuada de los músculos de alrededor de los ojos.
Esta intervención se puede realizar de dos formas distintas:
La duración de ambas intervenciones suele ser una media hora, las molestias para el paciente son mínimas, la recuperación es muy rápida y pueden llegar a operarse los cuatro párpados en una sola intervención.

Las gotas oftálmicas ayudan a mantener la presión ocular en un nivel saludable y constituyen una parte importante de la rutina de tratamiento para muchas personas.
Si tiene alguna dificultad, consulte siempre con su médico.
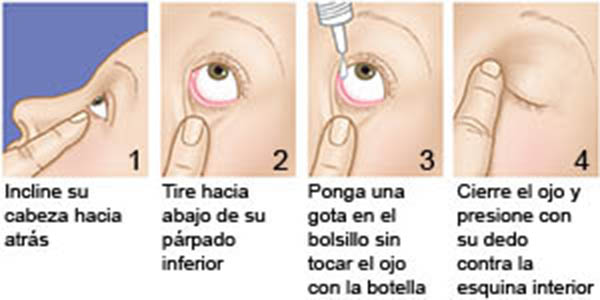
Si sigue teniendo problemas para colocarse gotas para los ojos, estos consejos pueden resultar de utilidad:
Intente abordar el ojo por un lado, de modo de poder descansar la mano sobre el rostro y ayudar a que se mantenga estable.
Si el temblor de las manos sigue siendo un problema, puede intentar usar pesas de 0,5 o 1 kg para la muñeca (podrá encontrarlas en cualquier tienda de artículos deportivos). El peso adicional en la muñeca de la mano que está usando puede reducir un temblor leve.
Intente lo siguiente. Con la cabeza girada a un lado o recostado sobre un lado, cierre los ojos. Coloque una gota en el vértice interno del párpado (el lado más cercano al puente de la nariz). Al abrir los ojos lentamente, la gota se depositará justo en el ojo.
Si todavía no tiene la seguridad de que la gota haya entrado en el ojo, colóquese otra gota. Los párpados pueden contener tan solo una gota, por lo que todo exceso simplemente correrá por fuera del ojo. Es mejor que se desperdicie el exceso que no tener suficiente medicamento en el ojo.

La Miopía es el padecimiento de ver borroso a lo lejos, se produce cuando el ojo es demasiado alargado o curvado, la luz no entra en el ángulo correcto y por eso no podemos enfocar correctamente los objetos, lo que ocasiona que veamos de forma borrosa, incitando a un error de refracción.
Los síntomas se presentan a temprana edad y aumentan con el paso del tiempo y los más frecuentes son:
La edad ideal para realizar un tratamiento es a los 18 años cuando el ojo alcance madurez visual.
Existen 2 tipos de miopía:
No hay forma de prevenirla, pero existen dos formas de tratarla:
a) La más común es usando lentes ya sean de armazón o de contacto.
b) La cirugía LASIK (también conocida como refractiva), ésta corrige la córnea. El oftalmólogo te indicará si eres candidato para la cirugía.

Es posible que tengas fatiga visual si te pican, te molestan o te lloran los ojos después de pasar un rato delante del ordenador. Este problema es muy común, sobre todo entre personas que usan pantallas frecuentemente. ¿Sabes cuál es el mejor tratamiento para el esfuerzo visual?, ¿y qué hacer para prevenir sus síntomas?
No se trata de una patología es, más bien, la consecuencia de haber exigido demasiado a los ojos. Aparece tras realizar un esfuerzo acomodativo excesivo. La musculatura del ojo se encuentra más o menos relajada cuando se ve de lejos, al mirar el horizonte, por ejemplo. Pero, cuando se enfoca de cerca, tiene que realizar un trabajo mayor.
Es importante destacar que la fatiga visual se vuelve más frecuente tras la aparición de la presbicia o vista cansada, porque el mecanismo de acomodación empieza a ser más difícil a partir de los 45 años, más o menos.

Las manifestaciones de la fatiga visual son muy variadas, como también lo son las causas que la producen. Además, a cada uno le puede afectar de una manera distinta, dependiendo de su morfología y hábitos visuales. Por lo general, la persona que padece fatiga visual, siente:
Si ya notas que los ojos te pican y que, incluso, estás lagrimeando:
Recuerda visitar a tu oftalmólogo para un mejor diagnostico y tratamiento

En los Estados Unidos se estima una incidencia de 1/50.000 individuos.
El GJ se suele presentar entre los 10 y los 35 años de edad, con una edad media de 18 años al momento del diagnóstico. Inicialmente, los pacientes son asintomáticos y, con frecuencia, la enfermedad se descubre por casualidad en un examen rutinario. El GJ suele ser bilateral pudiendo darse una acusada asimetría entre los ojos. La presión intraocular aumenta progresivamente hasta provocar la excavación del nervio óptico y, finalmente, la discapacidad visual sustancial y la pérdida de campo de visión.
El GJ está causado por problemas en el drenaje del humor acuoso a través de la malla trabecular y hacia el canal de Schlemm. En pacientes con GJ se ha encontrado mutaciones en los genes CYP1B1 (2p22.2) y MYOC (1q23-q24). El gen MYOC codifica para la glicoproteína miocilina, que se encuentra en la malla trabecular y el tejido ocular, y las mutaciones en él causan la enfermedad.
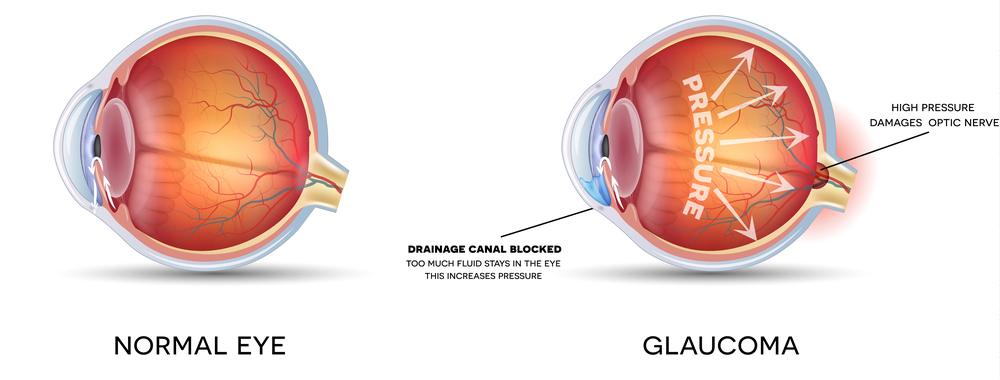
El diagnóstico diferencial incluye otras formas de glaucoma de ángulo abierto que pueden producirse a cualquier edad, el glaucoma congénito de reconocimiento tardío (véase este término), el glaucoma inducido por esteroides, el glaucoma traumático y el glaucoma inflamatorio.
Es una enfermedad de transmisión autosómica dominante con alto grado de penetrancia. Es posible realizar pruebas genéticas para identificar a aquellos miembros de la familia con riesgo de desarrollar glaucoma juvenil.
El tratamiento farmacológico (inhibidores de la anhidrasa carbónica, betabloqueantes, análogos de las prostaglandinas, agonistas adrenérgicos) suele ser eficaz para el glaucoma juvenil. Cuando la enfermedad deja de responder a la medicación se puede sopesar el uso de cirugía en el ángulo de drenaje (goniotomía, trabeculotomía), la cirugía de filtración (trabeculectomía), el tratamiento con láser (cirugía láser en el ángulo de drenaje o tratamiento con láser ciclodiodo) o los dispositivos de derivación del humor acuoso.
El pronóstico es bueno en pacientes que reciben un diagnóstico y un tratamiento tempranos.